Пациент с острой болью в нижней части спины в общей практике. Диагностика перелома нижней конечности. Сбор анамнеза, обследование Сотрясение головного мозга
■ Неотчётливость и субъективизм в интерпретации неврологической картины.
■ Быстротечность неврологической симптоматики.
■ Преобладание общемозговых симптомов над очаговыми.
■ Отсутствие менингеальных симптомов у детей младшего возраста при субарахноидальных кровоизлияниях.
■ Относительная редкость внутричерепных гематом.
■ Частое развитие отёка головного мозга.
■ Хороший регресс неврологических симптомов.
К закрытым ЧМТ относят сотрясение головного мозга, ушиб головного мозга лёгкой, средней и тяжёлой степеней и сдавление головного мозга, которое часто отмечают на фоне его ушиба. Причиной сдавления мозга чаще всего бывает внутричерепная гематома, реже - отломки черепа при так называемом вдавленном переломе.
Диагностика ЧМТ основывается на выявлении следующих признаков.
■ Факт удара головой или по голове в анамнезе.
■ Визуально определяемые повреждения мягких тканей головы, костей черепа.
■ Визуально определяемые признаки перелома основания черепа.
■ Нарушение сознания и памяти.
■ Симптомы поражения черепных нервов.
■ Признаки очаговых поражений мозга.
■ Обол очечные симптомы.
Нарушение сознания. При лёгкой ЧМТ (сотрясение головного мозга или его ушиб лёгкой степени) потеря сознания у детей дошкольного возраста бывает редко. В настоящее время принята следующая градация нарушений сознания.
■ Ясное сознание: ребёнок полностью ориентирован, адекватен и активен.
■ Умеренное оглушение: ребёнок в сознании, частично ориентирован, на вопросы отвечает достаточно правильно, но неохотно и односложно, сонлив.
■ Выраженное оглушение: ребёнок в сознании, но глаза закрыты, дезориентирован, отвечает только на простые вопросы, односложно и не сразу, лишь после повторных просьб, выполняет простые команды, сонлив.
■ Сопор: ребёнок без сознания, глаза закрыты. Реагирует лишь на боль и оклик открыванием глаз; однако контакта с больным установить не удаётся. Хорошо локализует боль: отдёргивает конечность при инъекции, защищается. Доминируют сгибательные Движения в конечностях.
■ Умеренная кома: ребёнок без сознания - «непробуж- даемость», на боль реагирует общей реакцией (вздрагивает, проявляет беспокойство), но не локализует боль, не защищается. Витальные функции устойчивы, с хорошими параметрами.
■ Глубокая кома: ребёнок без сознания - «непробужда- емость», не реагирует на боль. Мышечная гипотония. Доминирует тонус разгибателей.
■ Запредельная кома: ребёнок без сознания - «непро- буждаемость», не реагирует на боль. Порою совершает спонтанные разгибательные движения. Мышечная гипотония и арефлексия. Витальные функции грубо нарушены: нет самостоятельного дыхания, АД 70 мм рт.ст. и ниже.
Расстройства памяти Расстройство памяти отмечают у пострадавших со средней и тяжёлой степенью тяжести ушибов мозга, у детей с длительной потерей сознания. Если ребёнок не помнит событий, произошедших до травмы, констатируют ретроградную амнезию, после травмы - антероградную амнезию.
Головная боль возникает практически у всех пострадавших, за исключением детей до 2 лет. Боль носит диффузный характер и при лёгкой травме не мучительная, стихает в покое.
Рвота, как и головная боль, возникает почти у всех пострадавших, но если при лёгкой травме она, как правило, однократная, то при тяжёлой - повторная.
Симптомы поражения черепных нервов
■ Нарушения иннервации зрачков: вялость реакции на свет, при тяжёлой ЧМТ - её отсутствие, зрачки могут быть равномерно расширенными или суженными, анизокория может свидетельствовать о дислокации головного мозга при внутричерепной гематоме или тяжёлом базальном ушибе.
■ Девиация языка, асимметрия лица при зажмуривании, оскаливании. Стойкая асимметрия лица свидетельствует о среднетяжёлой или тяжёлой ЧМТ.
Рефлексы и мышечный тонус. Роговичные рефлексы либо снижаются, либо исчезают. Мышечный тонус переменчив: от умеренной гипотонии при лёгкой травме до повышения тонуса в разгибателях туловища и конечностей при тяжёлой.
Частота пульса и температура тела. Частота пульса может варьировать в больших пределах. Брадикардия свидетельствует о прогрессирующей внутричерепной гипертензии - сдавлении мозга гематомой.
Особенности диагностики ЧМТ у детей первого года жизни. Острый период характеризуется кратковременностью, преобладанием общемозговых симптомов, а иногда отсутствием общемозговых и очаговых симптомов. Основные симптомы для постановки диагноза:
■ пронзительный крик или кратковременное апноэ в момент травмы;
■ появление двигательных автоматизмов (сосательный, жевательный и др.);
■ срыгивание или рвота;
■ вегетативные нарушения (гипергидроз, тахикардия, лихорадка);
Диагностика степени тяжести ЧМТ
■ Сотрясение головного мозга.
Кратковременная потеря сознания (до 10 мин). Если от момента травмы до приезда бригады СМП прошло более 15 мин, то ребёнок находится уже в сознании.
Ретроградная, реже антероградная амнезия.
Рвота (чаще 1-2-кратная).
Отсутствие очаговой симптоматики.
■ Ушиб головного мозга (для постановки диагноза достаточно наличия одного признака).
Потеря сознания более чем на 30 мин или нарушение сознания в момент осмотра, если срок с момента травмы до момента приезда бригады составляет менее 30 мин.
Наличие очаговой симптоматики.
Видимые переломы костей черепа.
Подозрение на перелом основания черепа (симптом «очков», ликворея или гемоликворея).
■ Сдавление головного мозга.
Сдавление головного мозга, как правило, сочетается с его ушибом. Основные причины, вызывающие сдавление головного мозга, - внутричерепные гематомы, вдавленные переломы костей черепа, отёк головного мозга, субдуральные гигромы.
Основные клинические симптомы сдавления мозга - парезы конечностей (контралатеральный гемипарез), анизокория (гомолатеральный мидриаз), бра- дикардия. Характерно наличие «светлого» промежутка - улучшения состояния ребёнка после травмы с последующим ухудшением. Длительность «светлого» промежутка - от нескольких минут до нескольких дней.
Проводят с опухолями головного мозга, гидроцефалией, аневризмами сосудов головного мозга, воспалительными заболеваниями головного мозга и его оболочек, отравлениями, комами при сахарном диабете.
■ Контроль по системе АВС; начать оксигенотерапию (60-100% кислород), наложение шейного воротника при подозрении на травму шейного отдела позвоночника.
■ При глубокой и запредельной коме - интубация трахеи после внутривенного введения 0,1% раствора атропина 0,1 мл/год, но не более 1 мл.
■ ИВЛ при глубокой коме в случаях наличия признаков гипоксемии.
■ При запредельной коме - ИВЛ в режиме умеренной гипервентиляции.
■ Коррекция декомпенсации гемодинамики инфузионной терапией при снижении систолического АД ниже 60 мм рт.ст. (см. раздел «Инфузионная терапия на догоспитальном этапе»).
■ Профилактику и лечение отёка мозга проводят при установлении диагноза ушиба головного мозга. Вводят дексаметазон 0,6-0,7 мг/кг или преднизолон 5 мг/кг внутривенно или внутримышечно (только при отсутствии артериальной гипертензии). Фуросемид в дозе
1 мг/кг внутривенно или внутримышечно вводят только при отсутствии артериальной гипотензии и данных, свидетельствующих о сдавлении мозга.
■ При наличии у пострадавшего судорожного синдрома, психомоторного возбуждения, гипертермии и т.п.
■ Гемостатическая терапия: этамзилат (дицинон*) 1-2 мл внутривенно или внутримышечно.
■ Для обезболивания в случае необходимости применяют препараты, не угнетающие дыхательный центр (трамадол - 2-3 мг/кг внутривенно, метамизол натрий (анальгин*) - 50% раствор 0,1 мл/год внутривенно). Препараты, угнетающие дыхательный центр (наркотические анальгетики), можно вводить при обязательном проведении ИВЛ [тримеперидин (про- медол*) - 0,1 мл/год внутривенно].
■ Все симптомы у детей с ЧМТ отличаются непостоянством, что обусловливает необходимость тщательного наблюдения. Поэтому все дети с подозрением на ЧМТ, даже если имеется только анамнестическое указание на травму без клинических проявлений, подлежат обязательной госпитализации в стационар с нейрохирургическим и реанимационным отделениями.
Черепно-мозговая травма
Черепно-мозговая травма - повреждение костей черепа и/или мягких тканей (мозговые оболочки, ткани мозга, нервы, сосуды). По характеру травмы различают закрытую и открытую, проникающую и непроникающую ЧМТ, а также сотрясение или ушиб головного мозга. Клиническая картина черепно-мозговой травмы зависит от ее характера и тяжести. Основными симптомами являются головная боль, головокружение, тошнота и рвота, потеря сознания, нарушение памяти. Ушиб головного мозга и внутримозговая гематома сопровождаются очаговыми симптомами. Диагностика черепно-мозговой травмы включает анамнестические данные, неврологический осмотр, рентгенографию черепа, КТ или МРТ головного мозга.
Черепно-мозговая травма
Черепно-мозговая травма - повреждение костей черепа и/или мягких тканей (мозговые оболочки, ткани мозга, нервы, сосуды). Классификация ЧМТ основывается на ее биомеханике, виде, типе, характере, форме, тяжести повреждений, клинической фазе, периоде лечения, а также исходе травмы.
По биомеханике различают следующие виды ЧМТ:
- ударно-противоударная (ударная волна распространяется от места полученного удара и проходит через мозг к противоположной стороне с быстрыми перепадами давления);
- ускорения-замедления (перемещение и ротация больших полушарий по отношению к более фиксированному стволу мозга);
- сочетанная (одновременное воздействие обоих механизмов).
По виду повреждения:
- очаговые (характеризуются локальными макроструктурными повреждениями мозгового вещества за исключением участков разрушений, мелко- и крупноочаговых кровоизлияний в области удара, противоудара и ударной волны);
- диффузные (натяжение и распространение первичными и вторичными разрывами аксонов в семиовальном центре, мозолистом теле, подкорковых образованиях, стволе мозга);
- сочетанные (сочетание очаговых и диффузных повреждений головного мозга).
По генезу поражения:
- первичные поражения: очаговые ушибы и размозжения мозга, диффузные аксональные повреждения, первичные внутричерепные гематомы, разрывы ствола, множественные внутримозговые геморрагии;
- вторичные поражения:
- вследствие вторичных внутричерепных факторов (отсроченных гематом, нарушений ликворо- и гемоциркуляции вследствие внутрижелудочкового или субарахноидального кровоизлияния, отека мозга, гиперемии и др.);
- вследствие вторичных внечерепных факторов (артериальная гипертензия, гиперкапния, гипоксемия, анемия и др.)
По своему типу ЧМТ классифицируются на: закрытую - повреждения, не нарушившие целостность кожных покровов головы; переломы костей свода черепа без повреждения прилежащих мягких тканей или перелом основания черепа с развившейся ликвореей и кровотечением (из уха или носа); открытую непроникающую ЧМТ - без повреждения твердой мозговой оболочки и открытую проникающую ЧМТ - с повреждением твердой мозговой оболочки. Кроме этого выделяют изолированную (отсутствие каких-либо внечерепных повреждений), сочетанную (внечерепные повреждения в результате механической энергии) и комбинированную (одновременное воздействие различных энергий: механической и термической/лучевой/химической) черепно-мозговую травму.
По тяжести ЧМТ делят на 3 степени: легкую, средней тяжести и тяжелую. При соотнесении этой рубрикации со шкалой комы Глазго легкую черепно-мозговую травм оценивают в 13-15, среднетяжелую – в 9-12, тяжелую – в 8 баллов и менее. Легкая черепно-мозговая травма соответствует сотрясению и ушибу мозга легкой степени, среднетяжелая - ушибу мозга средней степени, тяжелая - ушибу мозга тяжелой степени, диффузному аксональному повреждению и острому сдавлению мозга.
По механизму возникновения ЧМТ бывает первичная (воздействию на мозг травмирующей механической энергии не предшествует какая-либо церебральная или внецеребральная катастрофой) и вторичная (воздействию травмирующей механической энергии на мозг предшествует церебральная или внецеребральная катастрофа). ЧМТ у одного и того же пациента может происходить впервые или повторно (дважды, трижды).
Выделяют следующие клинические формы ЧМТ: сотрясение мозга, ушиб мозга легкой степени, ушиб мозга средней степени,ушиб мозга тяжелой степени, диффузное аксональное повреждение, сдавление мозга. Течение каждой из них разделяется на 3 базисных периода: острый, промежуточный и отдаленный. Временная протяженность периодов течения черепно-мозговой травмы варьирует в зависимости от клинической формы ЧМТ: острый – 2-10 недель, промежуточный – 2-6 месяцев, отдаленный при клиническом выздоровлении – до 2 лет.
Сотрясение головного мозга
Самая распространенная травма среди возможных черепно-мозговых (до 80% всех ЧМТ).
Клиническая картина
Угнетение сознания (до уровня сопора) при сотрясении мозга может продолжаться от нескольких секунд до нескольких минут, но может и отсутствовать вовсе. На непродолжительный период времени развивается ретроградная, конградная и антеградная амнезия. Непосредственно после черепно-мозговой травмы возникает однократная рвота, дыхание учащается, но вскоре приходит в норму. Также приходит в норму и артериальное давление, за исключением тех случаев, когда анамнез отягощен гипертензией. Температура тела при сотрясении мозга сохраняется в норме. Когда пострадавший приходит в сознание, возникают жалобы на головокружение, головную боль, общую слабость, появление холодного пота, приливы крови к лицу, шум в ушах. Неврологический статус на данной стадии характеризуется мягкой асимметрией кожных и сухожильных рефлексов, мелким горизонтальным нистагмом в крайних отведениях глаз, легкими менингиальными симптомами, которые исчезают в течение первой недели. При сотрясении головного мозга в результате черепно-мозговой травмы через 1,5 – 2 недели отмечается улучшение общего состояния пациента. Возможно сохранение некоторых астенических явлений.
Диагноз
Распознавание сотрясения головного мозга - непростая задача для невролога или травматолога, так как основными критериями его диагностирования являются составляющие субъективной симптоматики в отсутствие каких-либо объективных данных. Необходимо ознакомиться с обстоятельствами травмы, используя для этого информацию, имеющуюся у свидетелей происшедшего. Большое значение имеет обследование у отоневролога, с помощью которого определяют наличие симптомов раздражения вестибулярного анализатора в отсутствие признаков выпадения. По причине мягкой семиотики сотрясения головного мозга и возможности возникновения подобной картины в результате одной из многих дотравматических патологий, особое значение в диагностике придается динамике клинических симптомов. Обоснованием диагноза «сотрясение мозга» является исчезновение таких симптомов через 3-6 суток после получения черепно-мозговой травмы. При сотрясении мозга отсутствуют переломы костей черепа. Состав ликвора и его давление сохраняются в норме. На КТ головного мозга не определяются внутричерепные пространства.
Лечение
Если пострадавший с черепно-мозговой травмой пришел в себя, в первую очередь ему необходимо придать удобное горизонтальное положение, голова должна быть чуть приподнята. Пострадавшему с черепно-мозговой травмой, находящемуся в бессознательном состоянии, необходимо придать т. н. «спасительное» положение - уложить его на правый бок, лицо должно быть повернуто к земле, левые руку и ногу согнуть под прямым углом в локтевом и коленном суставах (если исключены переломы позвоночника и конечностей). Такое положение способствует свободному прохождению воздуха в легкие, предотвращая западение языка, попадание рвотных масс, слюны и крови в дыхательные пути. На кровоточащие раны на голове, если таковые имеются, наложить асептическую повязку.
Всех пострадавших с черепно-мозговой травмой в обязательном порядке транспортируют в стационар, где после подтверждения диагноза устанавливают им постельным режим на срок, который зависит от клинических особенностей течения заболевания. Отсутствие признаков очаговых поражений головного мозга на КТ и МРТ головного мозга, а также состояние пациента, позволяющее воздержаться от активного медикаментозного лечения, позволяют решить вопрос в пользу выписки пациента на амбулаторное лечение.
При сотрясении головного мозга не применяют чрезмерноактивного медикаментозного лечения. Его основные цели - нормализация функционального состояние головного мозга, купирование головной боли, нормализация сна. Для этого используют анальгетики, седативные средства (как правило, таблетированных форм).
Ушиб головного мозга
Ушиб головного мозга легкой степени выявляют у 10-15% пострадавших с черепно-мозговой травмой. Ушиб средней степени тяжести диагностируют у 8-10% пострадавших, тяжелый ушиб - у 5-7% пострадавших.
Клиническая картина
Для ушиба мозга легкой степени характерна утрата сознания после травмы до нескольких десятков минут. После восстановления сознания появляются жалобы на головную боль, головокружение, тошноту. Отмечают ретроградную, конградную, антероградную амнезию. Возможна рвота, иногда с повторами. Жизненно важные функции, как правило, сохраняются. Наблюдается умеренная тахикардия или брадикардия, иногда повышение артериального давления. Температура тела и дыхание без существенных отклонений. Мягко выраженные неврологические симптомы регрессируют через 2-3 недели.
Утрата сознания при ушибе мозга средней степени может длиться отминут до 5-7 часов. Сильно выражена ретроградная, конградная и антероградная амнезия. Возможна многократная рвота и сильная головная боль. Нарушены некоторые жизненно важные функции. Определяется брадикардия или тахикардия, повышение АД, тахипноэ без нарушения дыхания, повышение температуры тела до субфебрильной. Возможно проявление оболочечных признаков, а также стволовых симптомов: двусторонние пирамидные признаки, нистагм, диссоциация менингеальных симптомов по оси тела. Выраженные очаговые признаки: глазодвигательные и зрачковые нарушения, парезы конечностей, расстройства речи и чувствительности. Они регрессируют через 4-5 недель.
Ушиб мозга тяжелой степени сопровождается потерей сознания от нескольких часов до 1-2 недель. Нередко он сочетается с переломами костей основания и свода черепа, обильным субарахноидальным кровоизлиянием. Отмечаются расстройства жизненно важных функций: нарушение дыхательного ритма, резко повышенное (иногда пониженное) давление, тахи- или брадиаритмия. Возможна блокировка проходимости дыхательных путей, интенсивная гипертермия. Очаговые симптомы поражения полушарий зачастую маскируются за выходящей на первый план стволовой симптоматикой (нистагм, парез взора, дисфагия, птоз, мидриаз, децеребрационная ригидность, изменение сухожильных рефлексов, появление патологических стопных рефлексов). Могут определяться симптомы орального автоматизма, парезы, фокальные или генерализованные эпиприступы. Восстановление утраченных функций идет тяжело. В большинстве случаев сохраняются грубые остаточные двигательные нарушения и расстройства психической сферы.
Диагноз
Методом выбора при диагностике ушиба головного мозга является КТ головного мозга. На КТ определяют ограниченную зону пониженной плотности, возможны переломы костей свода черепа, субарахноидальное кровоизлияние. При ушибе мозга средней степени тяжести на КТ или спиральной КТ в большинстве случаев выявляют очаговые изменения (некомпактно расположенные зоны пониженной плотности с небольшими участками повышенной плотности).
При ушибе тяжелой степени на КТ определяются зоны неоднородного повышения плотности (чередование участков повышенной и пониженной плотности). Перифокальный отек головного мозга сильно выражен. Формируется гиподенсивная дорожка в область ближайшего отдела бокового желудочка. Через нее происходит сброс жидкости с продуктами распада крови и мозговой ткани.
Диффузное аксональное повреждение головного мозга
Для диффузного аксонального повреждения головного мозга типично длительное коматозное состояние после черепно-мозговой травмы, а также ярко выраженные стволовые симптомы. Коме сопутствует симметричная либо асимметричная децеребрация или декортикация как спонтанными, так и легко провоцируемыми раздражениями (например, болевыми). Изменения мышечного тонуса весьма вариабельны (горметония или диффузная гипотония). Типично проявление пирамидно-экстрапирамидных парезов конечностей, в том числе асимметричные тетрапарезы. Кроме грубых нарушений ритма и частоты дыхания проявляются и вегетативные расстройства: повышение температуры тела и артериального давления, гипергидроз и др. Характерной особенностью клинического течения диффузного аксонального повреждения мозга является трансформация состояния пациента из продолжительной комы в транзиторное вегетативное состояние. О наступлении такого состояния свидетельствует спонтанное открывание глаз (при этом отсутствуют признаки слежения и фиксации взора).
Диагноз
КТ-картина диффузного аксонального поражения мозга характеризуется увеличением объема мозга, в результате которого под сдавлением находятся боковые и III желудочки, субарахноидальные конвекситальные пространства, а также цистерны основания мозга. Нередко выявляют наличие мелкоочаговых геморрагий в белом веществе полушарий мозга, мозолистом теле, подкорковых и стволовых структурах.
Сдавление головного мозга
Сдавление головного мозга развивается более чем в 55% случаев черепно-мозговой травмы. Чаще всего причиной сдавления головного мозга становится внутричерепная гематома (внутримозговая, эпи- или субдуральная). Опасность для жизни пострадавшего представляют стремительно нарастающие очаговые, стволовые и общемозговые симптомы. Наличие и продолжительность т. н. «светлого промежутка» - развернутого или стертого - зависит от степени тяжести состояния пострадавшего.
Диагноз
На КТ определяют двояковыпуклую, реже плоско-выпуклую ограниченною зону повышенной плотности, которая примыкает к своду черепа и локализируется в пределах одной или двух долей. Однако, если источников кровотечения несколько, зона повышенной плотности может быть значительного размера и иметь серповидной форму.
Лечение черепно-мозговой травмы
При поступлении в реанимационное отделение пациента с черепно-мозговой травмой необходимо провести следующие мероприятия:
- Осмотр тела пострадавшего, во время которого обнаруживают либо исключают ссадины, кровоподтеки, деформации суставов, изменения формы живота и грудной клетки, крово- и/или ликворотечение из ушей и носа, кровотечение из прямой кишки и/или уретры, специфический запах изо рта.
- Всестороннее рентгеновское исследование: череп в 2х проекциях, шейный, грудной и поясничный отдел позвоночника, грудная клетка, кости таза, верхних и нижних конечностей.
- УЗИ грудной клетки, УЗИ брюшной полости и забрюшинного пространства.
- Лабораторные исследования: общий клинический анализ крови и мочи, биохимический анализ крови (креатинин, мочевина, билирубин и т. д.), сахар крови, электролиты. Данные лабораторные исследования необходимо проводить и в дальнейшем, ежедневно.
- ЭКГ (три стандартных и шесть грудных отведений).
- Исследование мочи и крови на содержание алкоголя. В случае необходимости проводят консультацию токсиколога.
- Консультации нейрохирурга, хирурга, травматолога.
Обязательным методом обследования пострадавших с черепно-мозговой травмой является компьютерная томография. Относительными противопоказаниями к ее проведению могут служить геморрагический или травматический шок, а также нестабильная гемодинамика. С помощью КТ определяют патологический очаг и его расположение, количество и объем гипер- и гиподенсивных зон, положение и степень смещения срединных структур головного мозга, состояние и степень повреждения головного мозга и черепа. При подозрении на менингит показано проведение люмбальной пункции и динамического исследования ликвора, которое позволяет контролировать изменения воспалительного характера его составе.
Неврологический осмотр пациента с черепно-мозговой травмой следует проводить каждые 4 часа. Для определения степени нарушения сознания используют шкалу комы Глазго (состояние речи, реакция на боль и способность открывать/закрывать глаза). Кроме того, определяют уровень очаговых, глазодвигательных, зрачковых и бульбарных расстройств.
Пострадавшему с нарушением сознания 8 баллов и менее по шкале Глазго показана интубация трахеи, благодаря которой поддерживается нормальная оксигенация. Угнетение сознания до уровня сопора или комы - показание к проведению вспомогательной или контролируемой ИВЛ (не менее 50% кислорода). С ее помощью поддерживается оптимальная церебральная оксигенация. Пациенты с тяжелой черепно-мозговой травмой (выявленные на КТ гематомы, отек мозга и т. д.) нуждаются в мониторинге внутричерепного давления, которое необходимо поддерживать на уровне ниже 20 мм рт.ст. Для этого назначают маннитол, гипервентиляцию, иногда - барбитураты. Для профилактики септических осложнений применяют эскалационную или деэскалационную антибактериальную терапию. Для лечения посттравматических менингитов используют современные противомикробные препараты, разрешенные для эндолюмбального введения (ванкомицин).
Питание пациентов начинают не позже 3 трех суток после ЧМТ. Его объем увеличивают постепенно и в конце первой недели, прошедшей со дня получения черепно-мозговой травмы, он должен обеспечивать 100% калорическую потребность пациента. Способ питания может быть энтеральным или парентеральным. Для купирования эпилептических приступов назначают противосудорожные препараты с минимальным титрованием дозы (леветирацетам, вальпроаты).
Показанием к операции служит эпидуральная гематома объемом свыше 30 см³. Доказано, что метод, обеспечивающий максимально полную эвакуацию гематомы - транскраниальное удаление. Острая субдуральная гематома толщиной свыше 10 мм также подлежит хирургическому лечению. Пациентам в коме удаляют острую субдуральную гематому с помощью краниотомии, сохраняя или удаляя костный лоскут. Эпидуральная гематома объемом более 25 см³ также подлежит обязательному хирургическому лечению.
Прогноз при черепно-мозговой травме
Сотрясение головного мозга - преимущественно обратимая клиническая форма черепно-мозговой травмы. Поэтому более чем в 90% случаев сотрясения головного мозга исходом заболевания становится выздоровление пострадавшего с полным восстановлением трудоспособности. У части пациентов по прошествии острого периода сотрясения головного мозга отмечают те или иные проявления посткоммоционного синдрома: нарушения когнитивных функций, настроения, физического благополучия и поведения. Через 5-12 месяцев после черепно-мозговой травмы эти симптомы исчезают или существенно сглаживаются.
Прогностическую оценку при тяжелой черепно-мозговой травме проводят при помощи шкалы исходов Глазго. Уменьшение общего кол-ва баллов по шкале Глазго повышает вероятность неблагоприятного исхода заболевания. Анализируя прогностическую значимость возрастного фактора, можно сделать вывод о его существенном влиянии как на инвалидизацию, так и на летальность. Сочетание гипоксии и артериальной гипертензии является неблагоприятным фактором прогноза.
Черепно-мозговая травма - лечение в Москве
Cправочник болезней
Нервные болезни
Последние новости
- © 2018 «Красота и медицина»
предназначена только для ознакомления
и не заменяет квалифицированную медицинскую помощь.
Чмт в анамнезе
Частота черепно-мозговой травмы постоянно увеличивается, прежде всего за счет роста дорожно-транспортных происшествий. В экономически развитых странах заболеваемость составляет примерно 8000 случаев на I млн населения в год, из которых примерно половине пострадавших требуется госпитализация. Примерно 2,5-5% пациентов нуждаются в последующей реабилитации.
В зависимости от тяжести различают следующие виды черепно-мозговых травм:
Ушиб мягких тканей головы без повреждения головного мозга (в том числе в отсутствие признаков сотрясения головного мозга); в подобных случаях лечения обычно пс требуется,
Сотрясение головного мозга (может сопровождаться переломом костей черепа),
Ушиб головного мозга (не всегда сопровождается переломом костей черепа и в исключительных случаях может протекать без явлений сотрясения мозга),
Проникающее ранение: открытое прямое повреждение вещества головного мозга, всегда сопровождающееся переломом костей черепа,
Ранние и поздние осложнения черепно-мозговой травмы, в частности сдавление головного мозга.
Четкие границы между ушибом мягких тканей головы и сотрясением головного мозга, а также между сотрясением и ушибом головного мозга провести не всегда легко. Наличие или отсутствие перелома костей черепа не является критерием тяжести повреждения собственно головного мозга.
При выяснении обстоятельств травмы следует обратить особое внимание на:
Точное время, вид и направление повреждающего воздействия,
Защищенность головы в момент травмы (например, наличие головного убора),
Воспоминания самого пациента о том. как произошла травма,
Наличие и длительность ретроградной амнезии (события, произошедшие непосредственно перед травмой),
Длительность аптсроградной амнезии (события, произошедшие вслед за травмой),
Наличие тошноты и рвоты.
При осмотре пациента со «свежей» черепно-мозговой травмой особое внимание необходимо обращать на следующее:
Внешние повреждения, особенно в области головы,
Истечение крови или ЦСЖ из носа, ушей, зева,
Повреждение шейного отдела позвоночника,
Наличие периорбитальной гематомы (симптом «очков») и/или рстроаурикулярной гематомы,
Общее состояние, особенно состояние сердечно-сосудистой системы (возможно развитие шока!), неврологический статус (состояние зрачков, зрения, слуха, наличие нистагма, парезов, пирамидных знаков),
У пациентов в бессознательном состоянии обязательна рентгенография шейного отдела позвоночника.
Проведение рентгенографии черепа: дkя исключения внутричерепного кровоизлияния могут потребоваться методы нейровизуализации (предпочтительнее КТ). КТ головы, проведенная черезч после травмы, часто выяапяет больший объем повреждений, чем в первые часы. С помощью МРТ можно диагностировать ин-фратенториальное повреждение. Кроме того, на Т2-взвешенных МРТ изображениях можно выявить признаки диффузного аксонального повреждения («стригущей травмы»), чаще всего в области мозолистого тела и в подкорковом белом веществе лобных долей.
Материалы подготовлены и размещены посетителями сайта. Ни один из материалов не может быть применен на практике без консультации лечащего врача.
Материалы для размещения принимаются на указанный почтовый адрес. Администрация сайта сохраняет за собой право на изменение любой из присланных и размещенных статей, в том числе полное удаление с проекта.
0027 Открытая черепно-мозговая травма.
Главные вкладки
- Фамилия, имя, отчество больного:
- Возраст: 25 лет
- Пол: мужской
- Место работы и должность:
- Домашний адрес:
- Дата поступления в клинику: 13.11.06, 13 22
- Дата выписки:
- Диагноз при госпитализации: Открытая черепно-мозговая травма. Ушиб головного мозга.
- Диагноз клинический: Открытая черепно-мозговая травма. Перелом основания черепа справа. Ушиб головного мозга. Посттравматический неврит лицевого нерва справа.
- Сопутствующие заболевания: нет
- Осложнения: нет
При поступлении и на момент курации больной предъявляет жалобы на умеренные колющие постоянные боли в правой височной области, усиливающиеся при принятии вертикального и полувертикального положения, купируемые приемом анальгетиков; на постоянное опущение правого верхнего века, правого уголка рта, слабость мимической мускулатуры справа, снижение слуха на правое ухо.
Анамнез настоящего заболевания
Получил травму 20.10.06 г. в результате дорожно-транспортного происшествия: в состоянии алкогольного опьянения был сбит легковым автомобилем. События в момент получения травмы и в течение 24 часов после нее не помнит. За это время был доставлен в ЦРБ, где был выставлен диагноз: «Открытая черепно-мозговая травма: перелом основания черепа справа, тупая травма живота», произведена спленэктомия. Появление жалоб на головные боли, снижение слуха справа - со времени восстановления сознания, примерно через 1 неделю после травмы пациент отметил появление и постепенное нарастание асимметрии лица и слабости мимической мускулатуры справа. Существенной динамики этих жалоб в связи с лечением в ЦРБ (лекарственные препараты больной назвать затрудняется) не отмечалось, что стало поводом для направления больного в нейрохирургическое отделение Запорожской областной клинической больницы.
Анамнез жизни без особенностей.
Объективное состояние больного
Состояние больного средней тяжести, положение активное, сознание ясное. Телосложение гиперстеническое, пропорциональное.
Голова обычной формы и размеров.
Кожные покровы бледные, умеренно влажные, с многочисленными рубцами, в т.ч. и на коже головы, видимые слизистые без особенностей. Затылочные, заушные, подчелюстные, заднешейные, переднешейные, надключичные, подключичные, подмышечные, локтевые, подколенные лимфатические узлы не пальпируются.
Сердечно-сосудистая система: при осмотре и пальпации без особенностей, при перкуссии границы сердечной тупости в пределах нормы. Аускультативно тоны сердца ясные, шумов нет. Пульс удовлетворительного наполнения и напряжения.
Система дыхания: дыхание через нос свободное. При осмотре и пальпации грудная клетка без особенностей, при перкуссии над всей поверхностью легких выслушивается ясный легочной звук. Аускультативно над всей поверхностью легких дыхание везикулярное, хрипов нет.
Система органов пищеварения: на передней брюшной стенке – послеоперационный рубец по белой линии живота. При пальпации живот мягкий, болезненность по ходу кишечника не определяется. Стул в норме. Размеры печени по Курлову – 9*8*6 см.
АД 125/80 мм рт.ст.
Пульс 78 в минуту.
Частота дыхательных движений – 18 в минуту.
Отмечает постоянную головную боль в правой височной области. Эпизод анте- и ретроградной амнезии в связи с травмой и оперативным вмешательством.
Исследование черепно-мозговых нервов: VII пара. При осмотре лица – опущение правого верхнего века, правой носогубной складки и правого угла рта. Поднятие и нахмуривание бровей, зажмуривание глаз ослаблено справа, слева в норме. При просьбе улыбнуться, показать зубы отмечается значительное снижение объема движений мимической мускулатуры справа.
Отмечается снижение слуха на правое ухо.
Данные дополнительных методов обследования
Смещение М-эха. Неравномерная интракраниальная гипертензия.
15.11.06. Исследование электропроводимости.
Правый лицевой нерв на II ток I, II, III вв – норма
на П-ток I, II, III вв – снижены
контрактура по II в.
15.11.06. Осмотр окулиста
VisOD=1,0, VisOS=0,2 (низкое с детства)
13.11.06. МРТ головного мозга
Заключение: ушиб корковых отделов левой лобно-височной области.
На основании приведенных жалоб, анамнеза, данных объективного и дополнительного исследования больного можно сформулировать клинический диагноз:
Открытая черепно-мозговая травма. Перелом основания черепа справа. Ушиб головного мозга. Посттравматический неврит лицевого нерва справа.
«Открытая черепно-мозговая травма»: обосновывается указанием в анамнезе на ДТП, письменно подтвержденными сведениями об обследовании в ЦРБ (учитывая давность начала заболевания), наличием рубцов на коже головы, развитием клинической картины ушиба головного мозга.
«Перелом основания черепа справа» - обосновывается указанием в анамнезе на ДТП, письменно подтвержденными сведениями об обследовании в ЦРБ (учитывая давность начала заболевания).
«Ушиб головного мозга» - обосновывается указанием в анамнезе на ДТП, задокументированными сведениями о переломе костей черепа, формированием стойкой очаговой симптоматики (локальная головная боль, снижение слуха справа) сразу же после травмы, данными эхоЭГ обследования о смещении М-эха, заключением по МРТ головного мозга.
«Посттравматический неврит лицевого нерва справа» - обосновывается приведенными выше данными о переломе костей основания черепа, в каналах которых проходит лицевой нерв, жалобами и данными неврологического обследования о слабости мимической мускулатуры справа, данными исследования электропроводимости правого лицевого нерва.
При всех черепно-мозговых травмах назначают постельный режим и полный покой в течение 5-6 дней в легких случаях и на срок до нескольких недель в более тяжелых. На голову можно положить холодный компресс. При кровотечении из носа или ушей нельзя прибегать к промыванию и тугой тампонаде, следует наложить стерильные повязки.
Наличие ликвореи создает опасность инфицирования головного мозга. В этих случаях назначают интенсивную антибиотикотерапию. Для остановки кровотечения назначают внутрь хлорид кальция (10 % раствор по 1 чайной или столовой ложке 3 раза в день). При падении сердечной деятельности назначают камфору, кофеин, кордиамин (возрастные дозы), при расстройствах дыхания - лобелин (1 мл 1 % раствора), цититон (0,5-1 мл внутримышечно), вдыхание кислорода с углекислотой. Проводят борьбу с отеком и набуханием мозга с помощью дегидратирующих средств: внутримышечно 1-3 мл 25 % раствора сернокислой магнезии (ежедневно), внутривенно 40 % раствор глюкозы, причем на каждые 10 мл добавляют 1 каплю 3% раствора эфедрина, преднизолон. Салуретики (фуросемид в дозе 0,5-1 мг/кг в сут.) назначают в первые сутки после травмы (одновременно для предупреждения гипокалиемии вводят панангин, оротат или хлорид калия). При развитии клинической картины нарастающей внутричерепной гипертензии, дислокации и сдавления мозга вследствие его отека применяют осмотические диуретики (маннит, глицерин) в дозе 0,25-1 г/кг. Повторное или длительное применение салуретиков и осмотических диуретиков возможно в условиях тщательного контроля за состоянием водно-электролитного баланса. Для улучшения венозного оттока из полости черепа и уменьшения внутричерепного давления целесообразно укладывать больного в положение с приподнятой головой. В последующем можно назначить фону-риг - 0,04 г/кг (суточная доза).
В случаях психомоторного возбуждения, судорожных реакций применяют седативные и противосудорожные препараты (сибазон, барбитураты и др.). При шоке необходимо устранение болевых реакций, восполнение дефицита объема циркулирующей крови и др. (см. Травматический шок). Проведение лечебно-диагностических манипуляций, в том числе больным, находящимся в коме, следует осуществлять в условиях блокады болевых реакций, поскольку они вызывают увеличение объемного кровотока и внутричерепного давления.
В тех случаях, когда указанные выше методы не устраняют внутричерепную гипертензию, стойких судорожных и тяжелых вегетовисцеральных реакций, а результаты клинико-инструментальных исследований позволяют исключить наличие внутричерепных гематом, в реанимационных палатах специализированных стационаров используют барбитураты или оксибутират натрия на фоне искусственной вентиляции легких при тщательном контроле внутричерепного и артериального давления. В качестве одного из методов лечения внутричерепной гипертензии и отека мозга применяют дозированное отведение цереброспинальной жидкости с помощью катетеризации боковых желудочков мозга.
При тяжелых ушибах и размозжениях мозга с выраженным его отеком используют антиферментные препараты - ингибиторы протеаз (контрикал, гордокс и др.). Целесообразно также применение ингибиторов перекисного окисления липидов-антиоксидантов (токоферола ацетат и др.). При тяжелой и среднетяжелой черепно-мозговой травме по показаниям применяют вазоактивные препараты - эуфиллин, кавинтон, сермион и др. Интенсивная терапия включает также поддержание обменных процессов с использованием энтерального (зондового) и парентерального питания, коррекцию нарушений кислотно-щелочного и водно-электролитного баланса, нормализацию осмотического и коллоидного давления, системы гемостаза, микроциркуляции, терморегуляции, профилактику и лечение воспалительных и трофических осложнений. С целью нормализации и восстановления функциональной активности мозга назначают ноотропные препараты (пирацетам, аминалон, пиридитал и др.), средства, нормализующие обмен нейромедиаторов (галантамин, леводопа, наком, мадопар и др.).
Мероприятия по уходу за больными с черепно-мозговой травмой включают профилактику пролежней гипостатической пневмонии (частое поворачивание больного, банки, массаж, туалет кожи и др.), пассивную гимнастику для предупреждения формирования контрактур в суставах паретичных конечностей. У больных в состояния сопора или комы, с нарушением глотания, снижением кашлевого рефлекса необходимо следить за проходимостью дыхательных путей и с помощью отсоса освобождать полость рта от слюны или слизи, а при интубации трахеи или трахеостомии санировать просвет трахеобронхиального дерева. Осуществляют контроль за физиологическими отравлениями. Принимают меры для защиты роговицы от высыхания (закапывание в глаза вазелинового масла, смыкание век с помощью лейкопластыря и т.д.). Регулярно проводят туалет полости рта.
К люмбальной пункции прибегают только при выраженных явлениях внутричерепной гипертензии и при грубых стволовых симптомах. Не следует выпускать при пункции более 5 мл цереброспинальной жидкости ввиду опасности вклинения мозжечка в большое затылочное отверстие. При наличии крови (субарахноидальное кровоизлияние) показаны ежедневные пункции с выпусканием 3-5 мл цереброспинальной жидкости. Уменьшению отека мозга способствует также назначение 0,015-0,03 г димедрола в порошке 2-3 раза в день и 0,1-0,15 мл 0,1 % раствора атропина подкожно.
При открытой черепно-мозговой травме и развитии инфекционно-воспалительных осложнений назначают антибиотики, хорошо проникающие через гематоэнцефалический барьер (полусинтетические аналоги пенициллина, цефалоспорины, левомицетин, аминогликозиды и др.). Рвано-ушибленные раны мягких покровов черепа, проникающие глубже апоневроза, требуют первичной хирургической обработки и обязательной профилактики столбняка (вводят столбнячный анатоксин, противостолбнячную сыворотку).
Оптимальные сроки первичной хирургической обработкич с момента травмы. В отдельных случаях осуществляют первичную хирургическую обработку раны с наложением глухих швов на третьи сутки после травмы. Первичную хирургическую обработку ран покровов черепа производят под местной анестезией 0,25-0,5% раствором новокаина. Волосы на голове в окружности раны сбривают. Размозженные, неровные края раны иссекают на всю толщину, отступя от края на 0,3-0,5 см. В сомнительных случаях вместо наложения швов рану дренируют. Местно в рану в сухом виде можно применять антибиотики.
Реанимационные мероприятия при тяжелой черепно-мозговой травме начинают на догоспитальном этапе и продолжают в условиях стационара. С целью нормализации дыхания обеспечивают свободную проходимость верхних дыхательных путей (освобождение их от крови, слизи, рвотных масс, введение воздуховода, интубация трахеи, трахеостомия), используют ингаляцию кислородно-воздушной смеси, а при необходимости проводят искусственную вентиляцию легких.
Прогноз в отношении выздоровления – неблагоприятный, поскольку ушиб головного мозга сопровождается формированием очагового макроморфологического дефекта вещества мозга, в силу чего полный регресс очаговой симптоматики невозможен.
Прогноз в отношении жизни можно считать благоприятным, поскольку период, когда вероятность развития опасных для жизни осложнений наиболее высока, уже пройден, а жизненно важные центры головного мозга не повреждены. Прогноз в отношении трудоспособности – благоприятный, но требуется перевод на другую работу, не связанную со значительными физическими и психоэмоциональными нагрузками.
Данный пациент как перенесший черепно-мозговую травму подлежит длительному диспансерному наблюдению. По показаниям проводят восстановительное лечение. Наряду с методами лечебной физкультуры, физиотерапии и трудовой терапии следует применять метаболические (пирацетам, аминалон, пиридитол и др.), вазоактивные (кавинтон, сермион, циннаризин и др.), противосудорожные (фенобарбитал, бензонал, дифенин, пантогам и др.), витаминные (B1, В6, В15, С, Е и др.) и рассасывающие (алоэ, стекловидное тело, ФиБС, лидаза и др.) препараты.
С целью предупреждения эпилептических припадков, часто развивающихся у больных после черепно-мозговой травмы, данному пациенты следует назначить препараты, содержащие фенобарбитал. Показан их длительный (в течение 1-2 лет) однократный прием на ночь. Терапию подбирают индивидуально с учетом характера и частоты эпилептических пароксизмов, их динамики возраста, преморбида и общего состояния больного.
Для нормализации общего функционального состояния ЦНС и ускорения темпа выздоровления следует использовать вазоактивные (кавинтон, сермион, циннаризин, ксантинола никотинат и др.) и ноотропные (пирацетам, пиридитал, аминалон и др.) препараты, которые надо сочетать, назначая их чередующимися двухмесячными курсами (с интервалами 1-2 мес.) на протяжении 2-3 лет. Эту базисную терапию целесообразно дополнять средствами, влияющими на тканевой обмен; аминокислотами (церебролизин, глутаминовая кислота и др.), биогенными стимуляторами (алоэ, стекловидное тело и др.), ферментами (лидаза, лекозим и др.). При нарушениях психики к наблюдению и лечению пациента обязательно привлекают психиатра.
Catad_tema Боль в спине - статьи
Пациент с острой болью в нижней части спины в общей практике
Боль в нижней части спины (БНЧС) – чрезвычайно распространенный симптом, с которым неврологи, терапевты и семейные врачи сталкиваются практически ежедневно.
В зависимости от длительности БНЧС подразделяется на острую, подострую и хроническую. БНЧС считается острой, если продолжается 6 нед или менее, подострой – если продолжается 6–12 нед. Хроническая боль длится более 12 нед. В зависимости от продолжительности боли можно предполагать прогноз: 60% больных с острой БНЧС возвращаются к работе в течение месяца, 90% – в течение 3 мес.
Причины БНЧС различны. Для удобства их принято группировать в 3 категории: потенциально опасные заболевания, ишиалгия и неспецифические болевые симптомы, вызванные механическими причинами.
Потенциально опасные заболевания
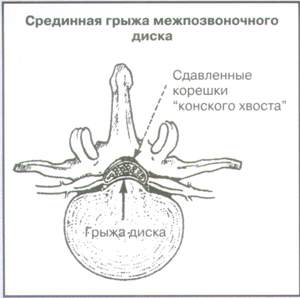
В эту группу входят опухоли, инфекции, травмы позвоночника, а также синдром “конского хвоста”. Заподозрить их можно во время сбора анамнеза и физикальном обследовании (табл. 1). При этих заболеваниях требуется немедленное дообследование и лечение.
Ишиалгия
Боль при ишиалгии иррадиирует в ногу и соответствует зоне иннервации сдавленного корешка или нерва. Иногда боль локализуется только в ноге. Чаще всего страдают корешки L5 и S1 (рис. 1). Ишиалгия часто сопровождается крайне выраженным болевым синдромом, но в большинстве случаев проходит при консервативной терапии. Иногда показано оперативное лечение.
Неспецифическая боль в спине, вызванная механическими причинами
Некоторые пациенты отмечают боли, локализованные только в спине, не связанные с корешковыми симптомами или какими-либо серьезными заболеваниями. К этой категории относятся “механические” БНЧС. Улучшение состояния пациента достигается при консервативном лечении.
Основой дифференциальной диагностики является сбор анамнеза и физикальное исследование.
Анамнез
Диагностика при БНЧС требует тщательного сбора анамнеза. Механические причины острой БНЧС вызывают дисфункцию мышечно-скелетных структур и связочного аппарата. Боль может исходить из тканей межпозвоночного диска, суставов и мышц. Прогноз у боли механического происхождения, как правило, благоприятный.
Вторичная боль требует поиск и лечение основного заболевания. Вторичная боль встречается гораздо реже, чем боль, вызванная механическими причинами. Вторичную БНЧС можно заподозрить у лиц моложе 20 и старше 50 лет. Клинические симптомы, способствующие диагностике, перечислены в табл. 1. Более редкие причины вторичной острой БНЧС, не вошедшие в таблицу, – это метаболические поражения костей, отраженная боль бри заболеваниях органов брюшной полости, забрюшинного пространства и таза, болезнь Педжета, фибромиалгия, психогенные боли.
Тревожные симптомы, которые должны насторожить врача и потребовать дальнейшего обследования, перечислены в таблице 2.
Физикальное исследование
Походка и осанка
Оценка походки и осанки необходима у всех пациентов с жалобами на БНЧС. Сколиоз может быть функциональным, но может и указывать на спазм мышц или нейрогенные расстройства.
При поражении корешка L5 возникают затруднения при ходьбе на птяках, при поражении корешка S1 – на носках.
Объем движений
Следует оценить, как пациент совершает наклоны вперед, разгибание, наклоны вбок и вращение верхней половиной туловища. Боль при наклонах вперед наблюдается чаще и обычно связана с механическими причинами. Если боль возникает при разгибании позвоночника, следует рассмотреть возможность стеноза позвоночного канала (рис. 2). К сожалению, оценка объема движений имеет ограниченное диагностическое значение, хотя и полезна для оценки эффективности лечения.
Пальпация и перкуссия позвоночника
Боль при пальпации и перкуссии остистых отростков позвоночника может указывать на наличие перелома или инфекции позвонка. Пальпация паравертебрального пространства позволяет очертить болезненные зоны и выявить мышечный спазм.
Ходьба “пятка-носок” и проба с приседаниями
Неспособность переступать с пятки на носок или совершать приседания характерна для синдрома конского хвоста и других неврологических расстройств.
Пальпация седалищной вырезки
Болезненность при пальпации седалищной вырезки с иррадиацией в ногу указывает на раздражение седалищного нерва.
Пробы с поднятием выпрямленной ноги (провокационные пробы)
Больной лежит на спине, врач поднимает его выпрямленную ногу на стороне поражения. Следует оценить угол подъема ноги. Появление боли в интервале 30–60o указывает о положительном симптоме Ласега. Сгибание ноги в коленном суставе должно уменьшить боль, а сдавление подколенной области – усилить ее. Надавливание на коленный сустав выпрямленной и поднятой ноги с одновременным тыльным сгибанием стопы также приведет к усилению боли.
Проба с поднятием прямой ноги дает положительный результат у 95% больных с грыжей диска; однако она положительна и у 80–90% больных, у которых на операции не находят каких-либо признаков протрузии диска. Другая проба – с поднятием прямой ноги, противоположной стороне поражения (так же, как и в предыдущем тесте, считается положительной при появлении боли) – менее чувствительна, но гораздо более специфична для диагностики грыжи диска.
Рефлексы, мышечная сила и чувствительность
Исследование коленных и голеностопных (ахилловых) рефлексов у больных с корешковыми симптомами часто помогает топическому диагнозу.
Ахиллов рефлекс ослабевает (выпадает) при грыже диска L5–S1. При грыже диска L4–L5 сухожильные рефлесы на ногах не выпадают. Ослабление коленного рефлекса возможно при радикулопатии L4 корешка у пожилых пациентов со стенозом позвоночного канала. Грыжи диска на уровне L3–L4 встречаются очень редко.
Слабость при разгибании большого пальца и стопы указывает на вовлечение корешка L5 (рис. 4). Для поражения корешка S1 характерен парез икроножной мышцы (больной не может ходить на носках).
Оценка чувствительности кожи голени и стопы (рис. 4) также позволяет оценить уровень поражения. Радикулопатия S1 вызывает гипестезию по задней поверхности голени и наружному края стопы. Сдавление корешка L5 приводит к гипестезии тыльной поверхности стопы, большого пальца и I межпальцевого промежутка.
Быстрое неврологическое обследование
При первичном обращении пациента с БНЧС и корешковыми симптомами неврологическое обследование может быть ограничено лишь несколькими тестами: оценкой силы тыльного сгибания/разгибания стопы и большого пальца (как вариант – ходьба на носках и пятках), коленного и ахиллового рефлексов, проверкой чувствительности стопы и голени, а также пробой Ласега. Такое сокращенное обследование позволяет выявить клинически значимую радикулопатию, связанную с грыжей диска поясничного отдела позвоночника. Если через месяц улучшение не наступает, необходимо дальнейшее обследование или направление к специалисту. При прогрессировании симптомов обследование должно быть проведено безотлагательно.
Рис. 1.
Вырианты сдавления корешков спинного мозга на поясничном уровне позвоночника
 |
 |
Таблица 1.
Причины БНЧС
|
Заболевания |
Ключи к диагнозу |
|
Неспецифическая БНЧС, вызванная механическими причинами: заболевания и повреждения костно-суставного и мышечно-связочного аппаратов |
Боль локализуется в люмбосакральной области, нет корешковых симптомов |
|
Ишиалгия (чаще грыжа диска L4-L5 и L5-S1) |
Корешковые симптомы со стороны нижних конечностей, положительный тест с поднятием выпрямленной ноги (прием Ласега) |
|
Перелом позвоночника (компрессионный перелом) |
Предшествующая травма, остеопороз |
|
Спондилистез (соскальзывание тела вышележащего позвонка, чаще на уровне L5-S1 |
Физическая нагрузка и занятия спортом - частые провоцирующие факторы; боли усиливается при разгибании спины; рентгенография в косой проекции выявляет дефект межсуставной части дужек позвонка |
|
Злокачественные заболевания (миеломная болезнь), метастазы |
Необъяснимая потеря массы тела, лихорадка, изменения при электрофорезе белков сыворотки, злокачественные заболевания в анамнезе |
|
Заболевания соединительной ткани |
Лихорадка, увеличение СОЭ, антинуклеарные антитела, склеродерма, ревматоидный артит |
|
Инфекции (дисцит, туберкулез и остеомиелит позвоночника, эпидуральный абсцесс) |
Лихорадка, введение препаратов парентерально, туберкулез в анамнезе или положительная туберкулиновая проба |
|
Аневризма брюшного отдела аорты |
Больной мечется, боли не уменьшаются в покое, пульсирующая масса в животе |
|
Синдром “конского хвоста” (опухоль, срединная грыжа диска, кровоизлияние, абсцесс. опухоль |
Задержка мочи, недержание мочи или кала, седловидная анестезия, выраженная и прогрессирующая слабость нижних конечностей |
|
Гиперпаратиреоз |
Постепенное начало, гиперкальциемия, камни в почках, запоры |
|
Анкилозирующий спондилит |
В большинстве случаев мужчины 3-го десятилетия жизни, утренняя скованность, положительный HLA-В27 антиген, увеличение СОЭ |
|
Нефролитиаз |
Коликообразные боли в боковых отделах с иррадиацией в пах, гематурия, невозможность найти удобное положение тела |
Рис. 2.
Cтеноз позвоночного канала

За счет разрастания остеофитов канал приобрел характерную форму трилистника. Возможное в этом случае сдавление как отдельного корешка, так и корешков конского хвоста приводит к моно– или полирадикулопатии. Нередко при стенозе позвоночного канала возникает псевдоперемежающая хромота: боль в пояснично-крестцовой области (возможно в ягодицах и ногах) появляется во время ходьбы и проходит, когда больной садится.
Таблица 2.
Тревожные симптомы при острой БНЧС
Анамнез Физикальное обследование |
Таблица 3.
Показания к рентгенографии при острой БНЧС
Рис. 3.
Седловидная анестезия

Седловидная анестезия часто является проявлением синдрома конского хвоста, который помимо анестезии может включать в себя: двустороннюю ишиалгию, внезапное появление задержки или недержания мочи, недержание кала, нижний вялый парапарез.
Рис. 4.
Симптомы поражения корешков L4-S1
Таблица 4.
Критерии Waddel
Неадекватная реакция |
|
|
Болезненность |
Поверхностная (при незначительном надавливании) и несоответствующая анатомическим структурам |
|
Симуляция |
Вертикальная нагрузка на голову стоящего пациента вызывает БНЧС |
|
Пассивная ротация плечевого пояса и таза в одной плоскости вызывает БНЧС |
|
|
Несоответствие симптомов |
Несоответствие между симптомами при проведении пробы с поднятием выпрямленной ноги в положении сидя и лежа |
|
Региональные расстройства |
|
|
Мышечная слабость |
По типу “зубчатого колеса” |
|
Чувствительность |
Утрата чувствительности, не соответствующая дерматому |
|
Чрезмерная реакция пациента |
Чрезмерное гримасничанье, говорливость или тремор при обследовании |
Лабораторные тесты
Как правило, на начальных этапах обследования пациентов с острыми БНЧС лабораторные исследования не нужны. При подозрении на опухоль или инфекционный процесс необходимы общий анализ крови и СОЭ. Другие исследования крови рекомендуются только при подозрении на какое-либо первичное заболевание, например, анкилозирующий спондилит или миелому (анализ на HLA-B27 и электрофорез белков сыворотки соответственно). При подозрении на патологию мочевыводящих путей показан общий анализ мочи.
Для выявления метаболических заболеваний костей определяют уровни кальция, фосфатов и активность щелочной фосфатазы.
Рентгенологическое исследование
Показания к проведению рентгенографического исследования при острой БНЧС перечислены в табл. 3.
Проводить ренгенографию позвоночника всем больным с БНЧС не имеет смысла, так как те или иные изменения можно обнаружить практически у всех пациентов. На ренгенограмме пациента не предъявляющего жалоб на боли в спине могут быть выраженные изменения (остеохондроз, деформирующий остеоартроз, сакрализация или люмбализация позвонков). Напротив, у пациента с БНЧС изменения могут быть минимальными.
Если имеет место синдром конского хвоста или прогрессирующая мышечная слабость, показано проведение компьютерной томографии, магнитно-резонансной томографии, миелографии. Проведение этих исследований целесообразно также при подготовке к хирургическому вмешательству.
Лечение
Большинству пациентов с острой БНЧС показано лишь симптоматическое лечение. При этом, около 60% пациентов отмечают улучшение в течение первых 7 дней лечения и подавляющее большинство – в течение 4 нед. Пациентов следует проинструктировать, что в случае ухудшения двигательных или сенсорных функций, усиления боли, появления расстройств функций тазовых органов им следует незамедлительно обратиться к врачу повторно для продолжения обследования.
По мере уменьшения болей пациентов следует постепенно возвращать к нормальной деятельности. Показано, что сохранение активности в пределах, которые позволяет боль, способствует более быстрому выздоровлению, чем постельный режим или иммобилизация поясничного отдела.
Пациентам с такой патологией помогают также умеренные физические упражнения с минимальной нагрузкой на спину.
Лекарственные средства, применяемые при острой БНЧС, включают нестероидные противовоспалительные средства (НПВС) и парацетамол. Возможно также использование миорелаксантов. Показано, что пациенты, принимающие опиоидные анальгетики, возвращаются к нормальной деятельности не быстрее, чем принимающие НПВС или парацетамол. Миорелаксанты оказывают больший обезболивающий эффект, чем плацебо, но не имеют преимуществ перед НПВС. Пероральные глюкокортикоиды и антидепрессанты не оказывают эффекта у таких больных, и их применение не рекомендуется.
В настоящее время появились новые препараты, воздействующие непосредственно на уровне спинного мозга, что позволяет избежать множества нежелательных явлений, характерных для перечисленных выше групп препаратов. Первым представителем нового класса веществ избирательных активаторов калиевых каналов нейрона (SNEPCO = selective neuronal potassium channel opener) является флупиртин
i
. Он обладает сочетанием болеутоляющих и миорелаксирующих свойств, что особенно важно при лечении болей опорно-двигательного аппарата и мышечных спазмов.
Наибольший эффект от флупиртина следует ожидать при болевых синдромах, патогенез которых является как бы зеркальным отражением свойств препарата. Учитывая, что он обладает как обезболивающим, так и миорелаксирующим действием, то это те острые и хронические заболевания, при которых боли вызываются мышечным спазмом, в особенности боли опорно-двигательного аппарата (шеи и спины), мышечные спазмы при заболеваниях суставов.
В отличие от традиционно применяемых обезболивающих средств (НПВС, опиоидных анальгетиков, миорелаксантов), он не ингибирует циклооксигеназу, не обладает опиоидным и общерасслабляющим действием и, следовательно, свободен от присущих этим веществам побочных эффектов.
В нескольких рандомизированных исследованиях продемонстрирована эффективность мануальной терапии. У некоторых пациентов может оказаться полезным ношение в обуви специальных стелек или супинаторов. А вот упражнения по “растягиванию” позвоночника, чрескожная электростимуляция, инъекции в триггерные точки или в межпозвоночные суставы и акупунктура обычно не оказывают эффекта. Некоторым пациентам, у которых консервативная терапия не дает эффекта и ограничивающие активность симптомы сохраняются через месяц лечения, может быть показано хирургическое лечение.
Пациенты, у которых уже при первом обращении к врачу выявлены симптомы, перечисленные в табл. 2, нуждаются в скорейшем дообследовании и квалифицированном лечении.
Сложности диагностики при острой БНЧС Литература:
Иногда жалобы на острую БНЧС обусловлены неорганическими причинами. Психосоциальные причины могут быть экономического (например, увеличение финансовой компенсации за время нетрудоспособности) или социального (неудовлетворенность работой) характера. В случае если есть подозрение на психосоциальные факторы, врач может попросить больного отметить на фигуре, изображающей человеческое тело, распространение боли. Если распространение боли не соответствует анатомическим ориентирам, психогения высоковероятна. Существует также комплекс критериев Waddel (табл. 4), которые легко можно провести во время обычного физикального исследования. G. Waddel отметил, что у большинства пациентов с БНЧС органического происхождения этих критериев нет либо выявляется только один критерий. Если же пациент имеет три и более критериев Waddel, с большой степенью уверенности можно говорить о психогенной БНЧС или симуляции.
Bratton R.L. Assessment and management of acute low back pain. American Family Physician, 1999; 60 (8): 2299–2306.
Материал подготовлен Р.И. Елагиным, канд. мед. наук,
кафедра клинической фармакологии ММА им. И.М. Сеченова
Катадолон® - Досье препарата
2. АНАМНЕЗ ПОВРЕЖДЕНИЯ
Как и при любом повреждении опорно-двигательного аппарата, выяснение механизма травмы имеет важное значение и всегда должно предшествовать клиническому обследованию пациента и проведению рентгенологического исследования. Следует попытаться определить положение стопы в момент травмы и направление стрессорного (травмирующего) воздействия силы, а также уточнить все другие данные, позволяющие воссоздать наиболее вероятный механизм повреждения. Полезно также выяснить, был ли в момент травмы какой-либо хруст, который может указывать на разрыв связки, подвывих или вывих кости или на смещение сухожилия. Кроме того, следует выяснить динамику развития боли (т. е. врач должен спросить пострадавшего, было ли возникновение боли внезапным или она постепенно нарастала, появился ли отек сразу же после травмы) и сроки инвалидизации (т. е. была ли она отсроченной или немедленной). Анамнез должен содержать сведения о предшествующих повреждениях голеностопного сустава и их лечение.
3. КЛИНИЧЕСКОЕ ОБСЛЕДОВАНИЕ
Клиническое обследование пациента должно всегда предшествовать рентгенологическому исследованию. Если контуры голеностопного сустава деформированы и нестабильность сустава очевидна, то рентгенологическое исследование должно быть выполнено лишь после того, как врач убедится в отсутствии нарушений иннервации пораженной области. При отсутствии выраженной деформации сустава оценивается распространенность отека мягких тканей, и выявляются подкожные гематомы, которые могут свидетельствовать о наличии перелома или повреждений связок. При пальпации определяется область максимальной болезненности, крепитация и исчезновение или изменение (смещение) анатомических ориентиров.
Следует оценить объем движений в поврежденном суставе и определить положения стопы, при которых боль усиливается или ослабевает. Манипуляции должны производиться очень осторожно во избежание возникновения дополнительных повреждений. После исследования поврежденного сустава необходимо оценить объем возможных движений в нормальном голеностопном суставе другой ноги для проведения сравнения. При этом опять-таки следует учитывать имеющиеся анамнестические данные о предыдущих повреждениях.
Рентгенологическое исследование
Рентгенография позволяет выявить переломы и определить степень их тяжести. Рентгенограммы области повреждения позволяют сделать косвенное заключение о возможных травмах связок и сухожилий, а также установить наличие инородных тел и заболеваний кости, что имеет значение для предупреждения осложнений. Наконец, врач может использовать рентгеновские снимки для оценки результатов лечения.
Важное значение при исследовании любого повреждения голеностопного сустава имеет правильный выбор проекций. Необходимо получение следующих рентгеновских снимков: в переднезадней проекции при приведении стопы на 5-15°; в латеральной проекции с включением основания пятой плюсневой кости; в косой (внутренней) проекции под углом 45° при тыльном сгибании голеностопного сустава. Рентгенограммы во всех указанных проекциях должны быть достаточно качественными, что позволит оценить трабекулярное строение костей. Для сравнительного исследования целесообразно получение снимка неповрежденного сустава другой ноги, особенно у детей. Для точного определения контуров мелких костей и выявления отека мягких тканей врач должен использовать мощную лампу (яркий свет).
4. ПОВРЕЖДЕНИЕ СВЯЗОК ГОЛЕНОСТОПНОГО СУСТАВА
Разрывы связок составляют примерно 75 % всех повреждений в области голеностопного сустава. Более чем в 90 % случаев повреждаются наружные связки; на долю травм дельтовидной связки приходится менее 5 %; с той же частотой (5 %) повреждаются передняя или задняя межберцовая связка, а также передний и задний отделы капсулы. Среди повреждений наружных связок 90 % составляют разрывы передней таранно-малоберцовой связки (65 % из них - изолированные, а 25 % сочетаются с повреждением пяточно-малоберцовой связки). Задняя таранно-малоберцовая связка (или третий компонент наружной коллатеральной связки) устойчива к смещению таранной кости кзади и, следовательно, редко повреждается, за исключением случаев полного, вывиха стопы. Поскольку передняя таранно-малоберцовая и пяточно-малоберцовая связки являются двумя отдельными структурами, стандартная классификация повреждений связок первой, второй и третьей степени здесь вряд ли применима. Стало быть, травма этих связок определяется либо как повреждение одной связки, либо как повреждение их обеих. При разрыве только одной из этих связок происходит лишь одностороннее нарушение целостности сустава, что необязательно приводит к его нестабильности. Эти связки обычно разрываются в определенной последовательности - спереди назад, так что первой разрывается передняя таранно-малоберцовая связка, а затем пяточно-малоберцовая.
Повреждение передней таранно-малоберцовой связки
Слабость этой связки может быть достаточно полно оценена при объективном исследовании. При этом наиболее целесообразен тест с выдвижением стопы вперед. Если связка повреждена, то такое выдвижение приводит к передне наружному подвывиху таранной кости из вилки сустава с явной деформацией и крепитацией при ограничении экскурсии стопы. Данный прием выполняется у всех пациентов с подозреваемым повреждением боковых связок.
Одной рукой захватывают стопу за пятку, поместив большой и указательный пальцы позади лодыжек, а другой - стабилизируют передненаружный отдел голени в нижней трети. Производят легкое подошвенное сгибание стопы и ее поворот кнутри, что является нормальным положением ее релаксации. Затем направляют стопу кпереди, удерживая в фиксированном положении голень. Смещение таранной кости кпереди более чем на 3 мм можно считать значительным; смещение же более чем на 1 см, безусловно, является значительным. При тестировании отмечаются как ложноположительные, так и ложноотрицательные результаты, но наибольшие трудности обусловлены недостаточным знакомством врача с порядком проведения этого исследования.
Если разрыв распространяется кзади на пяточно-малоберцовую часть боковой связки, то наблюдается определенный крен таранной кости.
Если разрыв распространяется кзади на пяточно-малоберцовую часть боковой связки, то наблюдается определенный крен таранной кости, поскольку боковой отдел голеностопного сустава становится теперь нестабильным не только в переднезадней плоскости, но и медиально-латеральной. Это можно установить, придав стопе, положение подошвенного сгибания на 20-30° при легком приведении и проверив наклон или движение таранной кости относительно дистальной части суставной поверхности большеберцовой кости. Затем это сравнивается с нормальной подвижностью на другой стороне.
Для правильной оценки состояния связок важна хорошая релаксация мышц. Если выполняемые диагностические приемы вызывают боль, то возникающее (вольно или невольно) защитное сокращение мышц препятствует проведению исследования. Целесообразно применение льда или местной инфильтрации анестетиком.
В случае повреждения задней таранно-малоберцовой связки нестабильность голеностопного сустава очевидна: положительные признаки при тестировании со смещением стопы кпереди и заметный крен таранной кости. При большинстве повреждений этой связки имеет место вывих голеностопного сустава, поэтому необходимости в выполнении каких-либо тестов не возникает.
Повреждение внутренней коллатеральной связки
Изолированное повреждение внутренней коллатеральной связки наблюдается редко. Ее травма обычно сочетается с переломом малоберцовой кости или разрывом межберцового синдесмоза. Такое повреждение чаще всего является результатом форсированного подворачивания стопы кнаружи. Состояние внутренней коллатеральной связки оценивается при отклонении стопы в направлении изнутри кнаружи.
Повреждение межберцового синдесмоза
Межберцовые связки являются продолжением межкостных связок в дистальной части большеберцовой и малоберцовой костей. Повреждения этой системы связок возникают вследствие чрезмерного тыльного сгибания и выворачивания стопы. Таранная кость обычно выталкивается кверху, вклиниваясь между берцовыми костями и смещая малоберцовую кость кнаружи, что приводит к частичному или полному разрыву синдесмоза. Диастаз не всегда определяется на рентгенограммах или при осмотре пациента, так как межкостная мембрана выше синдесмоза обычно удерживает большеберцовую и малоберцовую кости вместе.
Анамнез часто без особенностей, однако нередко пациенты сообщают о том, что в момент травмы у них возникло ощущение какого-то щелчка при тыльном сгибании и выворачивании стопы. Отмечаются незначительный отек, а также боль в передневерхнем и задневерхнем отделах голеностопного сустава. Пациент предпочитает ходьбу с опорой на пальцы стопы. При обследовании выявляется болезненная точка над передними или задними связками. Может определяться некоторая болезненность и в медиальной части лодыжки, что обусловлено сопутствующим повреждением внутренней коллатеральной связки. При тяжелом повреждении определяется также напряженность в дистальной части малоберцовой и большеберцовой костей. Кроме того, билатеральное сдавление лодыжек вызывает боль, а также некоторое движение в поврежденной области. Рентгенологические изменения могут отражать только отек мягких тканей в области медиальной части лодыжки (или над ней) и над латеральной частью лодыжки до середины диафиза малоберцовой кости. Это весьма серьезное повреждение со значительными отдаленными последствиями. Целесообразно проведение теста с форсированным тыльным сгибанием стопы в положении пациента лежа на спине или стоя. При этом наблюдается возникновение боли и расхождение берцовых костей.
Рентгенологические изменения при повреждении связок голеностопного сустава
Для оценки повреждений голеностопного сустава всегда выполняются снимки в стандартных проекциях, при этом рентгенологические находки могут быть весьма неожиданными. Если на стандартных снимках обнаруживается отрывной, косой или спиральный перелом, а также поперечный или диафизный перелом в дистальном отделе берцовых костей, то имеется также разрыв соответствующих связок. В таких случаях нет необходимости в проведении рентгенологического исследования голеностопного сустава при форсированном изменении положения стопы. Однако такое исследование показано при подозрении на нестабильность или при ее рентгенологическом выявлении по асимметричности суставной линии и по другим признакам.
Признак смешения кости кпереди на ранних стадиях может определяться при рентгенологическом или рентгеноскопическом исследовании. Существуют определенные трудности в установлении ориентиров, позволяющих выявить смешение таранной кости. Хотя разные авторы используют при этом различные соотносительные точки, принято считать, что ее смешение кпереди относительно заднего края пяточной кости более чем на 3 мм является значительным. Смещение же более чем на 1 см служит безусловным показанием к вправлению. В случае каких-либо сомнений проводится сравнительное исследование с получением рентгенограмм контралатерального голеностопного сустава в аналогичных проекциях и положениях при том условии, что этот сустав не был травмирован в прошлом.
Тест с определением смешения таранной кости при повреждении системы медиальных или латеральных связок также не является слишком чувствительным ввиду вариабельности смещения таранной кости у здоровых людей и даже в двух нормальных голеностопных суставах у одного человека. Кроме того, боль, спазм и отек могут помешать адекватной оценке состояния сустава. К тому же усилия, прилагаемые врачом при проведении этого теста, как и при тестировании с передним смещением, невозможно стандартизировать. Однако если смещение таранной кости превышает 5°, то тест можно считать положительным. Если же смещение составляет более 25°, то патология определенно имеет место. Разница смешения таранной кости в 5-10° в поврежденном и неповрежденном суставах, вероятно, в большинстве случаев может считаться значительной.
Артрография голеностопного сустава при ее проведении опытным специалистом выполняется просто и быстро. Исследование должно проводиться в пределах 24-48 часов, так как позднее формирование сгустков может препятствовать выходу контрастного вещества из полости сустава. Нахождение контраста за пределами сустава обычно указывает на разрыв. Однако и у здоровых людей наполнение контрастным веществом сухожильных влагалищ длинных сгибателей пальцев и большого пальца отмечается в 20 % случаев, влагалищ малоберцовых мышц - в 14 % случаев, а наполнение пространства таранно-пяточного сустава - в 10 %. Оценка состояния пяточно-малоберцовой связки стандартными артрографическими методами связана с высокой частотой лож неотрицательных результатов.
Классификация повреждений связок
Выделяют три степени повреждения связок. Повреждение первой степени - это растяжение или микроскопические разрывы связки, вызывающие локальную болезненность и минимальный отек. При этом нагрузка вполне переносима, а на рентгенограммах нет отклонений от нормы.
При повреждении второй степени наблюдаются тяжелое растяжение и частичный разрыв связки, которые вызывают значительную болезненность, умеренный отек и умеренную боль при нагрузке. Рентгенограммы в стандартных проекциях малоинформативны. Однако при изменении положения стопы обнаруживается потеря функции связки, что определяется по аномальному соотношению таранной кости и вилки сустава.
Третья степень повреждения устанавливается при полном разрыве связок. Пациент неспособен переносить нагрузку; отмечается выраженная болезненность и отек, а иногда и деформация сустава. На стандартных рентгенограммах выявляется нарушение соотношения таранной кости и суставной вилки. Снимки, выполняемые при нагрузке на сустав, обычно не требуются, однако при наличии полного разрыва они почти всегда бывают положительными, если тестирование осуществляется правильно.
Проблема лечения повреждений голеностопного сустава широко обсуждается. Повреждение связок первой степени можно лечить с помощью тугой повязки, возвышенного положения конечности и обкладывания льдом. Аппликация льда в течение 15 минут вызывает местную анестезию, позволяя выполнять ряд движений в суставе, после упражнений лед вновь накладывается на 15 минут. Такие аппликации назначаются до четырех раз в сутки до тех пор, пока у пациента не восстановится безболезненная нормальная функция в суставе. Решение о нагрузке принимается индивидуально. В случае повреждения связок первой степени у спортсменов полное возобновление привычной активности не разрешается до тех пор, пока пострадавший не сможет совершить короткую пробежку, не прихрамывая, бегать с нормальной скоростью по кругу или фигурным дорожкам в виде восьмерки, не ощущая боли, и наконец, не сможет согнуть стопу под прямым углом, не испытывая при этом боли.
Повреждения связок второй степени лучше всего лечатся холодовыми аппликациями по методике, описанной выше, и иммобилизацией. В случае обширного отека лонгеты, костыли, обкладывание льдом и соответствующее позиционирование конечности используются вплоть до спадения отека; затем обычно рекомендуется иммобилизация лонгетой для ходьбы сроком на 2 недели с последующим 2-недельным применением шарнирной лонгеты.
Лечение повреждений связок третьей степени спорно. Вопрос о консервативном или оперативном лечении должен решаться индивидуально с участием специалистов. Необходимо проведение ряда консультаций с травматологом; это позволит обеспечить соответствующую диагностику и надлежащее лечение и предупредить неблагоприятные отдаленные последствия травмы.
Группы более значительно возросли темп шагов и расчетная скорость ходьбы. Все это свидетельствует о том, что достигнутый в результате физической реабилитации уровень физической подготовленности больных после лечения травм голеностопного сустава способствовал приобретению более устойчивых навыков ходьбы. В целом по окончании педагогического эксперимента 7 пациентов эконтрольной группы ходили...
Наличием параллельной суставной шели и ровных костных поверхностей, образующих сустав. Это достигается иммобилизацией или хирургической коррекцией. В большинстве случаев повреждения голеностопного сустава хорошо поддаются консервативному лечению. Начальным показанием к оперативному лечению служит невозможность удержания таранной кости в анатомически правильном положении по отношению к кост ...
На конечность. Рекомендуется ношение ортопедической обуви и эластичного бинта. Трудоспособность обычно восстанавливается через 5-6 месяцев. Лечение свежих повреждений голеностопного сустава с применением скелетного вытяжения. Скелетным вытяжением лечат переломы лодыжек с большим смещением отломков и отеками, при которых закрытая репозиция не удается, а проведению оперативною лечения мешает...


ГЛАВА 3. Роль и средства адаптивной физкультуры в лечении травм и повреждений голеностопного сустава 3.1 Характеристика адаптивно-физической реабилитации при переломах костей лодыжки голени Итак, какова же роль адаптивной физкультуры при реабилитации голеностопного сустава. Прежде всего, следует разобраться с тем. Что же представляет собой адаптивная физкультура. Адаптивно-физическая...
Диагностическая тактика. Анамнез .. В анамнезе важны не только жалобы на текущий момент, но и те, что уже исчезли.. Следует выявлять все предшествующие заболевания, включая операции, травмы и психические отклонения.. Существенными могут оказаться и такие детали, как семейный анамнез , данные о вакцинации и приёме лекарств, профессиональный анамнез , уточнение маршрута путешествий, данные о сексуальном партнёре, наличие в окружении животных. Физикальное исследование...
Анамнез . Отягощенный семейный анамнез в отношении анемии, любых проявлений заболеваний печени и желчевыводящий путей. Контакт с больными инфекционным гепатитами, пребывание в эндемичных по гепатитам регионах в течение последних 2 мес, парентеральные вмешательства, введение наркотиков, случайные половые связи в течение последних 6 мес. Работа с гепатотоксичными веществами. Злоупотребление алкоголем. Лечение гепатотоксичными препаратами. Жёлчная колика...
Патоморфология. Селезёнка увеличена, полнокровна. Сосуды портальной системы и селезёнки увеличены, извиты, в них могут быть аневризмы, кровоизлияния, пристеночные тромбы. Изменения в печени зависят от причины ПГ. Варикозные расширения вен пищевода, желудка, прямой кишки. Анамнез . Наличие цирроза или хронического гепатита. Указание на желудочно-кишечные кровотечения в анамнезе. Указания на злоупотребления алкоголем, переливания крови, вирусные гепатиты В, С...
Истинная конъюгата меньше 6,5 см. Влагалищное родоразрешение невозможно даже с применением плодоразрушающей операции. Диагностика. Анамнез : инфантилизм, перенесённые заболевания и травмы, акушерский анамнез . Объективное исследование: общий осмотр, рост 150 см и ниже, оценка ромба Михаэлиса, искривления позвоночника, подвижности суставов; отвислый живот у повторнородящих и остроконечный - у первородящих.
Хорея Гентингтона (хореическая деменция) - наследственное заболевание. Хореические гиперкинезы появляются в возрасте 30-40 лет, позднее присоединяется прогрессирующее слабоумие, доходящее до полного распада личности. При дифференцировании со старческой хореей решающее значение имеет семейный анамнез ; в начале болезни диагностику облегчает назначение L-ДОФА, приводящее к резкому усилению гиперкинезов.
Этиология. Подавляющее большинство случаев (более 95%) ревматической этиологии. Явный ревматический анамнез удаётся собрать у 50-60% пациентов. Почти всегда дебютируя до возраста 20 лет, спустя 10-30 лет порок становится клинически выраженным. Неревматические случаи порока включают тяжёлый кальциноз створок и кольца митрального клапана, врождённые аномалии (например, синдром Лютембаше - 0,4% всех ВПС), новообразования и тромбы в области митрального клапана и...
Факторы риска. Глютеновая энтеропатия. Семейный анамнез герпетиформного дерматита. Онкологические заболевания. Инсоляции. Клиническая картина. Кожные изменения.. Истинные полиморфные высыпания: уртикарные, эритематозные элементы, напряжённые пузырьки на отёчном эритематозном фоне (могут возникать и на неизменённой коже) с выраженной тенденцией к группировке и герпетиформному расположению.. Покрышка пузырей плотная, содержимое сначала серозное, затем мутнеет...
Анамнез . Контакт с больным СИ (пациенты стационаров или персонал по уходу, имеющие воспалительные изменения на коже, слизистых оболочках или в других органах определённо или предположительно стафилококковой этиологии) за 1-10 дней до настоящего заболевания. Употребление инфицированных стафилококком продуктов питания. Развитие гнойно-воспалительного заболевания в условиях стационара, чаще после 3 дня с момента госпитализации. Хирургическое вмешательство с...
Клиническая картина. Анамнез . Хронические заболевания желудка, двенадцатиперстной кишки, печени, крови. Жалобы на слабость, головокружение, сонливость, обморочные состояния, жажду, рвоту свежей кровью или кофейной гущей, дёгтеобразный стул. Объективные данные. Бледность кожи и видимых слизистых оболочек, сухой язык, частый и мягкий пульс, АД при незначительной кровопотере вначале повышено, затем нормальное.
в субэпикардиальные, что может привести к развитию вторичного ИМ. Механизм разрыва стенки сердца при тупой травме заключается в резком повышении давления в камерах сердца при его передне-задней компрессии или резком притоке крови из нижней полой вены при травме ремня безопасности. Клиническая картина и диагностика. . Жалобы и анамнез .. Основные жалобы при ушибе сердца - боль в грудной клетке, одышка и перебои в работе сердца.. Нередко многочисленные жалобы...
Анамнез . Указание на употребление в пищу термически необработанных продуктов, продуктов домашнего консервирования и сохраняющихся в анаэробных условиях, преимущественно овощей и грибов, а также колбасы, ветчины, копчёной и солёной рыбы, контаминированных бактериями. При раневом ботулизме - получение рваных или размозжённых ран со значительным некротизированием тканей. Периоды заболевания. Инкубационный, продолжительностью от 2 ч до 7 сут (редко до 14 сут).
. Острая форма болезни Хиршспрунга проявляется у новорождённых в виде низкой врождённой кишечной непроходимости. Анамнез . Для болезни Хиршспрунга, в отличие от других форм мегаколона (опухолевых, мегаколон на фоне атонических запоров у пожилых, токсический мегаколон при неспецифическом язвенном колите), характерно появление запоров с рождения или раннего детства. Часто у родителей отмечают наличие эндокринных, психических и неврологических отклонений.
Инфицированность HSV-1 у лиц старше 4 лет в популяции более 80% (Европейские страны и США). Анамнез . Указание на контакт с больным клинически манифестной формой герпетической инфекции в течение последних 2 нед. При подозрении на перинатальное инфицирование - сведения о наличии у беременной герпетической инфекции в различной клинической форме (в т.ч. латентной). Классификация. Локализованная форма. Диссеминированная форма. Латентная форма. Клиническая картина.
Клиническая картина. Анамнез . Контакт с больным ветряной оспой или опоясывающим лишаем за 11-21 день до заболевания; указание на прямой контакт необязательно. . Периоды заболевания.. Продолжительность инкубационного периода - 11-21 сут.. Продромальный период (необязательный) - до 1 сут.. Период высыпаний (основных клинических проявлений) - 4-7 дней.. Период реконвалесценции - 1-2 нед. . Клинические симптомы.. Синдром интоксикации: обычно 3-5-дневная лихорадка с...
Диагностика. Анамнез . Исследование полей зрения. Исследование остроты зрения. Офтальмоскопия. Лечение этиотропное. Течение и прогноз. При застойном диске долго сохраняются нормальные зрительные функции даже при выраженном отёке. В дальнейшем происходит сужение полей зрения.
Классификация. Латентная (субклиническая) форма. Врождённая форма.. Острая форма.. Хроническая форма. Приобретённая форма. Анамнез . Указание на возможное заражение (факт инфицирования матери по лабораторным данным, невынашивание беременности, рождение мёртвого плода, гемотрансфузии и парентеральные вмешательства в прошлом, половой и/или тесный бытовой контакт с инфицированным или больным, трансплантация органов и тканей) . Наличие возможных первичных проявлений...
Дифференциальный диагноз. Большое значение имеет тщательно собранный анамнез , установление возможности профессиональных или бытовых интоксикаций, учет эпидемиологической обстановки в выявлении характера и причины заболевания. В неясных случаях прежде всего следует подумать о вирусном гепатите. Выявление так называемого австралийского антигена характерно для сывороточного гепатита В (он выявляется также у вирусоносителей, редко при других заболеваниях).
Диагностика. Анамнез жизни (акушерский и постнатальный) - течение беременности, токсикозы, заболевания матери; течение родов, длительность безводного промежутка, применение акушерских пособий; ежемесячная прибавка массы тела ребёнка, перенесённые заболевания в раннем неонатальном периоде. Социальный анамнез (жилищно-бытовые условия, социально-экономическое состояние семьи) . Наследственный анамнез - обменные, эндокринные заболевания, энзимопатии у членов семьи...
Клиническая картина первичной септической или первичной легочной формы принципиально не отличается от вторичных форм, но первичные формы нередко имеют более короткий инкубационный период -до нескольких часов. Диагноз. Важнейшую роль в диагностике в современных условиях играет эпидемиологический анамнез . Приезд из зон, эндемичных по чуме (Вьетнам, Бирма, Боливия, Эквадор, Туркмения, Каракалпакская АССР и др.), или с противочумных станций больного с описанными выше...
Анамнез : контакт с больным полиомиелитом за 3 нед до появления первых симптомов заболевания, пребывание в регионе, неблагополучном по заболеваемости полиомиелитом. Факт проведения вакцинации живой полиомиелитной вакциной за месяц до появления первых симптомов заболевания или контакт с вакцинированным в течение последних двух месяцев (ситуации, связанные с вакцинассоциированной формой болезни).
История заболевания (anamnesis morbi)
Тщательно и грамотно собранный анамнез вместе с уточненным жалобами больного является основой дальнейшего лечебно-диагностического поиска. Известно, что тот, кто хорошо расспрашивает, правильно определяет диагноз. "Искусство сбора анамнеза заключается в умелом отвержении всего ложного, второстепенного и выделения достоверных фактов, способствующих правильному установлению диагноза" (Р. Р. Вреден, 1938). В то же время врач - не следователь и не может настаивать на получении данных, которые потерпевший хочет скрыть. Анамнез собирают исключительно с целью максимально оказать медицинскую помощь.
Следует обратить внимание на следующие аспекты:
1. Что и где случилось? Обстоятельства травмы во многом определяют направление диагностического поиска. В то же время выяснения обстоятельств травмы, а также объем и содержание первой
помощи, характер иммобилизации конечности и особенности транспортировки больного в лечебное учреждение имеют не только медицинское, но и юридическое значение. Все эти данные, полученные со слов пострадавшего или от лиц, которые его сопровождают, записывают в историю болезни. Информация, сообщенная врачу о производственной травме, дорожное происшествие и номера машин при дорожно транспортной аварии, имена или приметы людей, которые нанесли травму, иногда бывает очень важна при определении меры ответственности должностных лиц или отдельных граждан и назначении материальной помощи пострадавшему. Сбор такой информации и ее фиксация в медицинских документах является обязанностью медицинского персонала, для выполнения которой необходимо относиться ответственно.
2. Как произошло повреждение? Выяснение механизма травмы и продолжительность посттравматического периода определяют тактику обследования больного. Врач имеет возможность детально ознакомиться с тем, как потерпевший упал, что почувствовал, смог самостоятельно подняться. При расспросе пострадавшего необходимо обратить внимание на силу травмирующего воздействия, положение пациента в момент травмы, состояние его психики и сознание после травмы; была травма прямой или косвенной.
Существует ряд типичных механизмов травмы, на основании которых можно заподозрить тот или иной вариант повреждений, часто встречаются. Практически каждая анатомическая область опорно-двигательной системы имеет свой типовой механизм травмы. Знание типовых механизмов травмы позволяет правильно сориентировать диагностический поиск и избежать многих ошибок.
3. Дата и время получения травмы. Знание срока, прошедшее с момента повреждения, может значительно облегчить диагностику и выработки лечебной тактики. Так, информация о том, развился выраженный отек стопы "молниеносно", в течение получаса после травмы, или постепенно увеличивался в течение недели, уже позволяет оценить тяжесть повреждения. Длительное время (более двух недель), прошедшее с момента повреждения, существенно влияет, например, на оценку возможности закрытого вправления вывихов, репозиция переломов, выполнение первичного шва нервов и сухожилий.
4. Характер предоставленной ранее медицинской помощи или лечения. Предоставление (или непредоставление) медицинской помощи пострадавшему в первые минуты и часы после травмы существенно влияет на клиническую картину. При предоставлении неадекватной или опозданием первой помощи могут появиться симптомы, связанные уже с развитием ранних осложнений - нарушения периферического кровоснабжения и иннервации из-за сдавления неправильно наложенной шиной, повязкой, образование эпидермальных пузырей (фликтен) из-за отека, который увеличивается, перфорация кожи костных отломков при несостоятельности иммобилизации и др. Своевременно же управлений вывих, точная репозиция костных обломков могут существенно изменить характер жалоб пациента, уменьшить или свести почти на нет интенсивность боли.
Важно составить полное представление о том, как лечился пациент раньше, чтобы сохранить последовательность лечения или провести его коррекцию.
История (anamnesis vitae)
Традиционно обязательные данные, собираемые независимо от характера патологии (дата рождения, развитие, перенесенные заболевания, аллергологический анамнез, вредные привычки, условия труда и быта и др.).
В то же время при обследовании пациентов ортопедо-травматологического профиля следует обратить особое внимание:
На состояние здоровья и заболевания, приводят или могут привести к нарушениям и изменений репаративной способности (сахарный диабет, тиреотоксикоз, коллагенозы, туберкулез, гормонотерапия, климакс, беременность, профессиональные вредности)
Вредные привычки (особенно систематическое употребление алкоголя, наркотических веществ) способны привести к развитию остеопороза, психических и неврологических расстройств и тому подобное;
Ранее перенесенные травмы, их последствия, функциональные результаты после окончания лечения;
Условия труда и быта (занятия спортом), связанные с получением микротравм, повышенными или существенно сниженным физическими и функциональными нагрузками на опорно-двигательную систему;
На аллергические реакции, вызванные общими и местными анальгетиками, антибиотиками (как медикаментами, чаще всего применяемыми в травматологи), а также кожными заболеваниями (экзема, контактные дерматиты);
Перенесенные операции, гемотрансфузии;
Заболевания туберкулезом, вирусным гепатитом, ВИЧ-инфекцией.
Трудовой анамнез - если пациент нетрудоспособен, ему необходимо выдать больничный лист; если продолжалось нетрудоспособен, отмечают продолжительность больничного листа, изменение условий работы в связи с травмой или наличие инвалидности. Важно выяснить также социальный статус пациента, от которого зависит осознанная сотрудничество пациента с врачом в процессе лечения, мотивация восстановление или сохранение работоспособности и качества жизни. Желательно изучить имеющиеся у больного медицинские документы о перенесенных заболеваниях и операции.
Состояние больного (status praesens)
Общий обзор и физикальное обследование В начале обзора следует отметить особенности поведения больного, его внешний вид, выражение лица, походку, фигуру, пропорции тела. оценивают:
Общее состояние (удовлетворительное, средней тяжести, тяжелое, терминальный)
Уровень сознания и степень психической адекватности (обращают внимание на возможное наркотическое или алкогольное опьянение - при подозрении на такое положение проводится соответствующее клиническое и лабораторное обследование и оформляется акт)
Характер телосложения и особенности массы тела (нормостенический, астенический, гиперстенический тип, кахексия, ожирение);
Описание органов по системам (кожа и подкожная клетчатка, дыхание, кровообращение, пищеварение, мочеполовая, эндокринная, нервная системы).
При повреждении любой из перечисленных систем ее описание выносится в описание места повреждения (status localis).
Осмотр и обследование места повреждения (status localis)
Тщательный и системный обзор помогает избежать многих диагностических ошибок. По общему виду и положению больного, выражению его лица, цвета кожных покровов можно оценить тяжесть общего состояния пациента и преимущественную локализацию очага патологии. По типовой позой, характерным положением конечности опытный врач может поставить диагноз "с одного взгляда". Но это не исключает необходимости полноценного обследования. Пассивное положение конечности может быть следствием забоя, перелома, пареза, паралича. Вынужденное положение наблюдается при выраженном болевом синдроме (щадящая установка) в области перелома, очаге воспаления, при нарушениях подвижности в суставах (вывих, контрактура), как результат компенсации укорочения конечности (перекос таза, сколиоз).
При осмотре выявляют нарушения формы и контуров конечностей, суставов и частей тела. Нарушение оси сегмента конечности, угловая и ротационная деформация свидетельствуют о переломе. Больного с "острой травмой" можно осматривать в положении стоя, сидя или лежа в зависимости от характера полученной травмы и общего его состояния. Обязательно сравнивают симметричные участки туловища и конечностей. Обзор можно считать полноценным, если он проведен при полном обнажении пациента.
Положение больного или поврежденного сегмента на момент осмотра может быть активным, пассивным или вынужденным. Активное положение свидетельствует, как правило, об относительном благополучии, когда повреждения существенно не отразилось на функции опорно-двигательной системы. Пассивное положение означает полную неподвижность и чаще всего свидетельствует о тяжелом поражении головного мозга (кома) или спинного мозга (паралич). Пассивное положение отдельного сегмента бывает таким характерным, что рассматривается, как правило, в ряде типичных симптомов того или иного повреждения (например, пассивное положение стопы при повреждении малоберцового нерва - "конская стопа»). Вынужденное положение всего тела или отдельного сегмента больной принимает сознательно или неосознанно для уменьшения или прекращения болевых ощущений.
Различают вынужденное положение, которое может быть вызвано:
Болевым синдромом - "щадящая установка" (например, положение верхней конечности при вывихе плеча, полусидячее положение и ограничения экскурсии грудной клетки при переломах ребер)
Морфологическими изменениями в тканях (контрактуры, неправильно сросшиеся переломы, большие кожные рубцы)
Компенсаторными и патологическими установками, которые часто оказываются далеко от пораженного участка (гиперлордоз поясничного отдела позвоночника при сгибательной контрактуре тазобедренного сустава, перекос таза при неправильно сросшихся переломе костей голени).
Осмотр кожи проводят по сравнению с неповрежденными частями тела, обращая внимание на наличие повреждений (раны, ссадины, язвы, свищи, рубцы, эпидермальные пузыри, травматическое отслоение кожи), синяков (например, параорбитального гематомы могут появляться при тяжелой черепно-мозговой травме, гематомы в области промежности - при повреждении таза), высыпания на коже (например, петехиально высыпания при жировой эмболии, асимметрию кожных складок.
При некоторых переломах костей, особенно расположенных поверхностно, распространенность и локализация кровоизлияния бывают такие типичные, что по ним можно почти безошибочно установить характер перелома.
Пальпация - очень важный и информативный метод обследования. Она проводится всей кистью, кончиками пальцев одной или обеих кистей, кончиком одного пальца. Особое внимание следует обращать на наличие боли при пальпации. В некоторых случаях именно пальпаторно боль позволяет определить локализацию повреждения при клиническом осмотре. Боль может быть локальной или разлитой, резко выраженным или незначительным, постоянным или связанным с определенным положением тела или сегмента. С помощью пальпации в ряде случаев можно определить наличие костных отломков под кожей, характер их смещения, наличие патологической подвижности, проконтролировать эффективность репозиции. По смещению отдельных костных выступов или суставных концов можно решить вопрос о наличии и характере смещений кости, не определяется при осмотре и не пальпируется через глубокое ее положение. Наличие местного боли кости после травмы заставляет врача заподозрить перелом даже при отсутствии рентгенологических данных. Пальпация суставов и параартикулярных тканей позволяет определить наличие в суставе жидкости (гидрартроз), выявить изменение контуров сустава и взаимоотношения анатомических ориентиров.
Также имеет значение информация о введении обезболивающих средств на догоспитальном этапе.
Большое значение имеет выявление крепитации, характер и интенсивность которой при различных состояниях существенно отличаться.
Причинами возникновения крепитации могут быть:
Трения костных отломков между собой при переломах;
Воспалительные и рубцовые изменения сухожильных влагалищ и суставных сумок (тендовагиниты, бурситы)
Деформирующий артроз суставов, наличие внутри- суставных поражений и инородных тел;
Наличие воздуха в подкожной клетчатке - подкожная эмфизема (травма груди с повреждением легких, газовая гангрена).
Снижение или отсутствие передачи перкуторного звука на фонендоскоп при аускультации и перкуссии по кости может свидетельствовать о переломе. Однако с появлением современных высокоинформативных методов исследования (прежде всего радиологических), аускультацию и перкуссию в диагностике переломов применяют очень ограниченно. Эти методы исключительно важны для диагностики осложнений гемопневмоторакса, пневмонии, наличия свободной жидкости в брюшной полости и др.
Клинические признаки переломов. Различают достоверные (абсолютные) и косвенные (относительные) признаки переломов костей, которые определяются врачом при клиническом обследовании пострадавшего.
К достоверным (абсолютных) относятся признаки, характерные только для переломов, которые без него отмечаться не могут:
Патологическая подвижность отломков в области предполагаемого повреждения;
Крепитация костных отломков;
Патологическая деформация оси длинной трубчатой кости с изменением ее длины;
Пальпация костных отломков под кожей;
Выстояние костных отломков в рану при открытых переломах.
Наличие хотя бы одного достоверной (абсолютной) признаки достаточное для подтверждения диагноза перелома. Следует помнить, что искусственное вызывание патологической подвижности, крепитации костных обломков может нанести дополнительной травмы тканям, усилить боль, вызвать ряд тяжелых осложнений - повреждение периферических сосудов и нервов. Поэтому такие симптомы могут проявляться только невольно в процессе обследования пациента в состоянии обморока, его пе
рекладання или при наложении транспортных шин и транспортировки. Специально вызвать симптомы крепитации, патологической подвижности костных отломков с целью установления диагноза недопустимо!
Косвенные (относительные) признаки могут быть вызваны не только переломом, но и другими повреждениями или заболеваниями.
Диагноз перелома может быть поставлен только на основании совокупности нескольких косвенных (относительных) признаков переломов, что начастише встречаются:
Локальная боль (в покое, при движениях или функциональной нагрузке, при пальпации или перкуссии)
Нарушение функции;
Изменение контуров сегмента, отек мягких тканей (припухлость), изменение цвета кожи, локальная гипертермия, наличие эпидермальных пузырей (фликтен)
Наличие ран, ссадин, синяков, подкожных и внутрикожных гематом;
Расстройства периферического кровообращения и иннервации;
Асимметрия тела (может быть связана не только с повреждением, но и с болевой патологической установкой).
Симптом осевой нагрузки (локальная боль в зоне предполагаемого перелома при легкой нагрузке, направленном по оси кости), хотя и встречается чаще всего при переломах, также относится к косвенным признакам, поскольку может встречаться и при локальных патологических процессах (опухоль, остеомиелит).
При вывихах и переломовивихах (сочетании перелома с вывихом) в суставах могут определяться симптомы упругого сопротивления при попытках движения в суставе, скопление жидкости в полости сустава (гидрартроз, гемартроз), а также нарушение симметрии внешних ориентиров.
Для каждой локализации повреждения существуют свои характерные симптомы, которые будут описаны в соответствующих разделах учебника. При этом используются следующие приемы: оценка хода, анатомических контуров, пальпация, перкуссия, аускультация, изучение периферического кровоснабжения и иннервации конечностей, определения деформаций и амплитуды движений в суставах.
